Bộ công cụ phát hiện sớm rối loạn phổ tự kỷ ở trẻ em. Áp dụng tại gia đình, cộng đồng, cơ sở y tế, các tổ chức, cá nhân có triển khai thực hiện phát hiện sớm rối loạn phổ tự kỷ ở trẻ em trên toàn quốc. Được ban hành kèm theo quyết định số 2254/QD-BYT của Bộ Y tế quý khách có thể download bản full tại đây.

A. QUY TRÌNH PHÁT HIỆN SỚM RỐI LOẠN PHỔ TỰ KỶ Ở TRẺ EM.
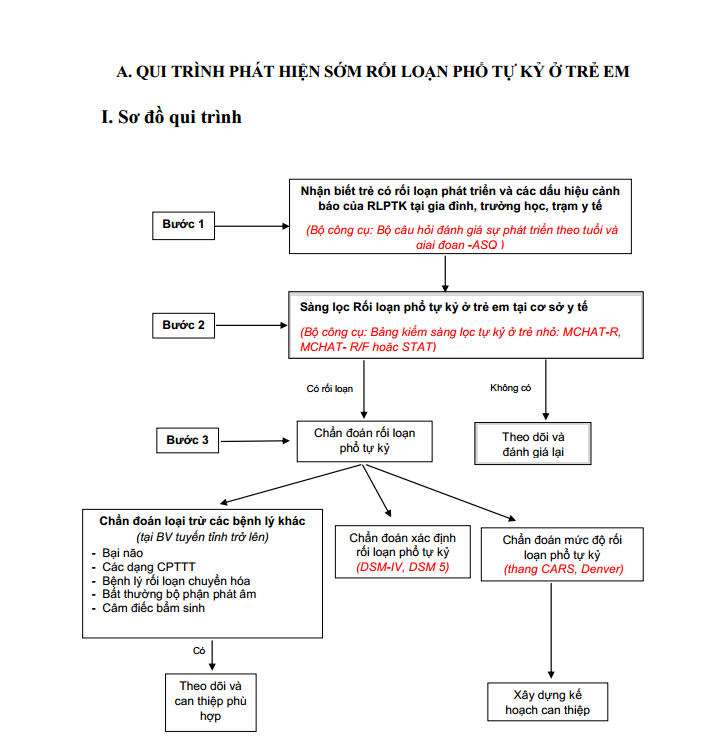
Cách thức thực hiện
1. Bước 1: Nhận biết trẻ có rối loạn phát triển và các dấu hiệu cảnh
báo rối loạn phổ tự kỷ ở trẻ em
1.1. Mục đích
– Phát hiện sớm những rối loạn phát triển và các khuyết tật (thể chất và tâm thần) của trẻ.
– Phát hiện các dấu hiệu cảnh báo sớm của rối loạn phổ tự kỷ ở trẻ em.
1.2. Đối tượng: Tất cả trẻ em từ 0 đến 72 tháng tuổi.
1.3. Công cụ: Có thể lựa chọn bộ công cụ bản giấy hoặc bản điện tử
1.3.1. Bộ công cụ bản giấy
* Bộ câu hỏi đánh giá sự phát triển theo tuổi và giai đoạn (ASQ 2- Ages & Stages Questionaires, Second Edition) hiện nay được phổ biến khá rộng rãi, dễ sử dụng nên có thể giúp phát hiện sớm các bất thường của trẻ. ASQ -3 (Ages and Stages Questionnaires, Third Edition) do các tác giả J. Squires and D. Bricker thuộc trường đại học Oregon xây dựng, và thuộc bản quyền của nhà xuất bản Paul.H.Brookes.
Tại Việt Nam, Bộ câu hỏi ASQ đã được nhóm tác giả thuộc chuyên ngành PHCN Nhi biên soạn cho phù hợp với điều kiện tại Việt Nam và đã được Bộ y tế thông qua với 9 mẫu phiếu. (Phụ lục 1).
– Phiếu 1. Bộ câu hỏi sàng lọc rối loạn phát triển ở trẻ 0-28 ngày tuổi.
– Phiếu 2. Bộ câu hỏi sàng lọc rối loạn phát triển ở trẻ 3 tháng tuổi.
– Phiếu 3. Bộ câu hỏi sàng lọc rối loạn phát triển ở trẻ 6 tháng tuổi.
– Phiếu 4. Bộ câu hỏi sàng lọc rối loạn phát triển ở trẻ 9 tháng tuổi.
– Phiếu 5. Bộ câu hỏi sàng lọc rối loạn phát triển ở trẻ 12 tháng tuổi.
– Phiếu 6. Bộ câu hỏi sàng lọc rối loạn phát triển ở trẻ 24 tháng tuổi.
– Phiếu 7. Bộ câu hỏi sàng lọc rối loạn phát triển ở trẻ 36 tháng tuổi.
– Phiếu 8. Bộ câu hỏi sàng lọc rối loạn phát triển ở trẻ 48 tháng tuổi.
– Phiếu 9. Bộ câu hỏi sàng lọc rối loạn phát triển ở trẻ 60 tháng tuổi.
* Các dấu hiệu cảnh báo rối loạn phổ tự kỷ ở trẻ em
– 6 tháng: Trẻ không cười, đáp ứng vui vẻ hoặc có biểu hiện thích thú.
– 9 tháng: Trẻ không có sự tương tác qua lại bằng âm thanh, nụ cười hoặc biểu lộ bằng ánh mắt, nét mặt.
– 12 tháng: Trẻ không nói bập bẹ nguyên âm.
– 12 tháng: Trẻ không tương tác qua lại bằng cử chỉ, điệu bộ như chỉ
ngón trỏ, với hoặc vẫy tay.
– 16 tháng: Trẻ chưa nói được từ đơn
– 24 tháng: Trẻ chưa nói được câu 2 từ rõ nghĩa hoặc có dấu hiệu nhại lời.
– Trẻ mất kỹ năng ngôn ngữ hoặc mất kỹ năng xã hội ở bất kỳ lứa tuổi nào.
1.3.2. Bộ công cụ bản điện tử: Sử dụng đường link https://a365.vn/ (Phụ lục 2)
A365.vn cũng sử dụng các Bộ câu hỏi đánh giá sự phát triển theo độ tuổi (ASQ) phiên bản 3, tiếng Việt, do nhà xuất bản Brookes phát hành, gồm có 21 bộ câu hỏi chỉa theo từng mốc tuổi từ 1 đến 66 tháng. Với sự cho phép của nhà xuất bản và các giả, sự hỗ trợ tài chính của Grand Challenges Canada, Trung tâm Sáng kiến Sức khoẻ và Dân số (CCIHP) đã chuyển thể ASQ-3 tiếng Việt sang phiên bản trực tuyến trên a365.vn để giúp người dùng chọn chính xác bộ câu hỏi cần dùng và có được kết quả sàng lọc ngay lập tức.
1.4. Nội dung công việc
– Đánh giá phát triển của trẻ bằng công cụ ASQ.
– Phát hiện các dấu hiệu cảnh báo sớm của RLPTK.
– Hoặc sử dụng phần mềm a365.vn
1.5. Người thực hiện
– Cha mẹ hoặc người chăm sóc trẻ: theo dõi sự phát triển của trẻ.
– Giáo viên mầm non: tiếp xúc với trẻ khi đi học tại nhà trẻ (18 tháng tuổi) hoặc lớp mầm non (36 tháng).
– Nhân viên y tế cơ sở khi trẻ đi tiêm chủng hoặc đến khám tại trạm y tế.
1.6. Nơi thực hiện
Tại gia đình, Trường mầm non hoặc Trạm y tế
1.7. Nhận định và kế hoạch
Nếu sau khi thăm khám, đánh giá (sơ bộ) sự phát triển của trẻ, nếu trẻ phát triển không phù hợp với lứa tuổi hoặc có “dấu hiệu cảnh báo” rối loạn phổ tự kỷ sẽ gửi trẻ đến khám bác sĩ PHCN Nhi và bác sĩ Tâm thần Nhi khoa ở tuyến tỉnh và trung ương để thực hiện bước 2.
2. Bước 2: Sàng lọc rối loạn phổ tự kỷ ở trẻ em
2.1. Mục đích: Phát hiện sớm những trẻ mắc RLPTK
2.2. Đối tượng: Tất cả trẻ em trong cộng đồng, ưu tiên những trẻ đã sàng lọc từ bước 1.
2.3. Công cụ
2.3.1. Bộ công cụ bản giấy.
Bộ câu hỏi MCHAT-R (Modified Checklist for Autism in Toddlers, Revised) (Phụ lục 3), MCHAT- R/F (Modified Checklist for Autism in Toddlers, Revised/Follow up) (Phụ lục 4) (Cho các tuyến) hoặc có thể sử dụng STAT (Phụ lục 5) (Cho tuyến tỉnh và tuyến Trung ương).
MCHAT là bộ câu hỏi sàng lọc nguy cơ tự kỷ cho trẻ từ 16 đến 30 tháng của các tác giả Diana L. Robins, Deborah Fein, và Marianne Barton phát triển với hai phiên bản: M-CHAT-R dành cho mọi đối tượng người dùng và MCHAT-R/F dành cho cán bộ y tế để làm chuyên sâu hơn. STAT (Screening Tool for Autism in Toddlers and Young children) do giáo sư tâm lý Wendy L. Stone và cộng sự xây dựng năm 1997. Các cán bộ y tế sử dụng Bộ công cụ này để sàng lọc nguy cơ RLPTK cho trẻ em từ 2 đến 3 tuổi thông qua quan sát trẻ với 12 hoạt động vui chơi. Thời gian thực hiện bộ công cụ này khoảng 20 phút.
2.3.2 Bộ công cụ bản điện tử
Tương tự như bước theo dõi phát triển, bước sàng lọc rối loạn phổ tự kỷ ở trẻ em cũng có thể sử dụng bộ công cụ trực tuyến trên a365.vn. A365.vn cung cấp bộ MCHAT-R bản điện tử cho nhóm phụ huynh và giáo viên, và MCHATR/F cho nhóm cán bộ y tế.
2.4. Người thực hiện
Nhân viên y tế từ y tế cơ sở trở lên đã được hướng dẫn sử dụng và nhận định kết quả M CHAT-R, MCHAT- R/F, cán bộ y tế được đào tạo về công cụ STAT.
2.5. Nơi thực hiện
Tại cơ sở y tế.
2.6. Nhận định và kế hoạch
– Trẻ có dưới 3 dấu hiệu nguy cơ trong bảng kiểm MCHAT -R: theo dõi tiếp và đánh giá lại vào các mẫu ASQ tiếp theo.
– Trẻ có từ 3 đến 7 dấu hiệu nguy cơ trong bảng kiểm MCHAT- R: Tiếp tục làm bản MCHAT- R/F
– Trẻ có ≥ 8 dấu hiệu nguy cơ trong bảng kiểm MCHAT- R hoặc có tổng điểm STAT > 2: chuyển bước 3.
3. Bước 3: Chẩn đoán rối loạn phổ tự kỷ ở trẻ em
3.1. Chẩn đoán loại trừ các bệnh lý khác
3.1.1. Mục đích
Phát hiện các nguyên nhân rối loạn phát triển và khiếm khuyết tinh thần, rối loạn ngôn ngữ không phải do rối loạn phổ tự kỷ.
3.1.2. Đối tượng: Những trẻ có MCHAT hoặc STAT bất thường.
3.1.3. Người đánh giá
– Bác sĩ Tai Mũi Họng: phát hiện câm điếc bẩm sinh.
– Bác sĩ Răng Hàm Mặt: phát hiện bất thường bộ máy phát âm.
– Bác sĩ chuyên khoa Thần kinh: phát hiện các bệnh lý hệ thần kinh.
– Bác sỹ chuyên khoa Nội tiết-di truyền và chuyển hóa: phát hiện các bệnh lý hệ nội tiết, chuyển hóa.
– Bác sĩ PHCN, cán bộ Tâm lý lâm sàng trẻ em, bác sĩ Tâm thần trẻ em: đánh giá rối loạn phát triển do bại não hoặc khuyết tật trí tuệ do căn nguyên khác.
3.1.4. Nơi thực hiện: Bệnh viện từ tuyến tỉnh trở lên.
3.1.5. Nhận định và kế hoạch
Nếu có các bệnh lý khác: theo dõi và có các can thiệp phù hợp theo dạng bệnh.
3.2. Chẩn đoán xác định rối loạn phổ tự kỷ
3.2.1. Mục đích: Chẩn đoán xác định trẻ có mắc rối loạn phổ tự kỷ không.
3.2.2. Đối tượng
Những trẻ có rối loạn phát triển hoặc MCHAT hoặc STAT bất thường nhưng đã loại trừ các bệnh lý khác.
3.2.3. Người thực hiện
– Bác sĩ Phục hồi chức năng hoặc
– Bác sĩ Tâm thần Nhi hoặc
– Bác sĩ có chứng chỉ đào tạo về chẩn đoán và can thiệp trẻ có rối loạn
phổ tự kỷ.
3.2.4. Nơi thực hiện
Bệnh viện tuyến tỉnh trở lên.
3.2.5. Công cụ chẩn đoán
Sử dụng DSM-IV (Phụ lục 6) hoặc DSM 5 (Phụ lục 7) để chẩn đoán xác định rối loạn phổ tự kỷ.
3.2.6. Nhận định và kế hoạch
– Nếu không đủ tiêu chuẩn chẩn đoán: theo dõi tiếp và đánh giá lại.
– Nếu đủ tiêu chuẩn chẩn đoán rối loạn phổ tự kỷ sẽ chuyển sang bước tiếp theo.
3.3. Đánh giá mức độ rối loạn phổ tự kỷ.
3.3.1. Mục đích
Đánh giá mức độ rối loạn phổ tự kỷ và mức độ chậm phát triển để có kế hoạch can thiệp phù hợp
3.3.2. Đối tượng: Những trẻ đã được chẩn đoán mắc rối loạn phổ tự kỷ.
3.3.3. Người đánh giá
Các bác sĩ Tâm thần Nhi, bác sĩ PHCN nhi, hoặc bác sĩ có chứng chỉ đào tạo về rối loạn phổ tự kỷ
3.3.4. Công cụ
– Thang đánh giá sự phát triển tâm vận động Denver (Phụ lục 8) để xác định mức độ chậm phát triển
– Thang cho điểm rối loạn phổ tự kỷ ở trẻ nhỏ CARS (Phụ lục 9): để xác định mức độ rối loạn phổ tự kỷ.
3.3.5. Nhận định và kế hoạch
Sau khi xác định mức độ RLPTK, quyết định nơi can thiệp (điều trị). Nếu rối loạn phổ tự kỷ mức độ nhẹ và trung bình có thể điều trị tại tuyến tỉnh, sau khi thuyên giảm sẽ chuyển về cộng đồng quản lý và can thiệp theo mô hình phù hợp tại địa phương. Nếu rối loạn phổ tự kỷ nặng cần điều trị tại tuyến Trung ương, sau khi thuyên giảm có thể chuyển về tuyến tỉnh hoặc về cộng đồng quản lý và can thiệp theo mô hình phù hợp tại địa phương.
Quý khách download để xem full toàn bộ tài liệu tại đây























 © 2025 - 2030 Trường Dạy Trẻ Tự Kỷ - Chậm Nói Hoa Sen Kép
© 2025 - 2030 Trường Dạy Trẻ Tự Kỷ - Chậm Nói Hoa Sen Kép
